La nariz: más que un adorno, un filtro natural
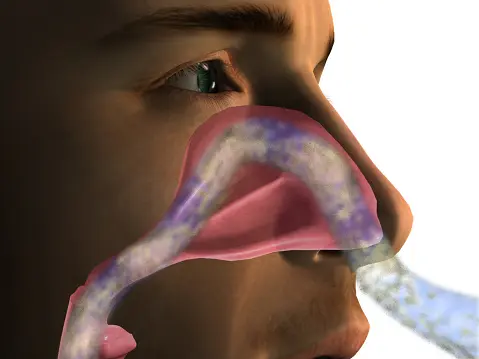
La nariz no es solo una estructura en el centro de tu cara que sujeta tus gafas. Es, ante todo, un filtro natural y esencial para nuestra respiración. Su misión principal va más allá de percibir olores y evitar que pases por alto la cena quemada en el horno. La nariz tiene la importante tarea de calentar, filtrar y humidificar el aire que llega a los pulmones.
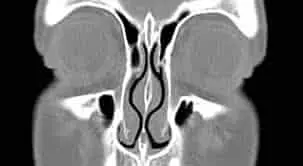
Al inhalar, el aire pasa por los cornetes nasales, unas estructuras internas que lo preparan para su recorrido hacia los pulmones. Por eso, siempre habrá una ligera resistencia al paso del aire, incluso cuando estamos en perfecto estado de salud. En resumen, si sientes que tu nariz trabaja un poco, ¡es porque está haciendo su trabajo!
¿Por qué se obstruye la nariz?
La obstrucción nasal puede ser una molestia común, pero no siempre es señal de un problema grave. Algunas de las razones más frecuentes por las que tu nariz puede parecer "perezosa" para dejar pasar el aire incluyen:
- Gripe y resfriados: Las infecciones virales provocan inflamación y aumento de la producción de mucosidad. Es una respuesta defensiva del cuerpo, aunque nos haga sonar como Darth Vader.
- Exposición a irritantes o alérgenos: El humo, el polvo, el polen y otros agentes irritantes pueden causar inflamación temporal en las fosas nasales.
- Ejercicio: Durante el ejercicio físico, es normal que necesitemos respirar por la nariz y la boca para satisfacer la mayor demanda de oxígeno. No te preocupes, no estás "descompuesto".
La mayoría de estas situaciones son pasajeras y no requieren un tratamiento agresivo. Lo importante es entender cómo funciona nuestra respiración nasal para evitar alarmas innecesarias.
¿Cuándo preocuparse por la obstrucción nasal?
Si bien es normal experimentar obstrucción nasal de vez en cuando, hay casos en los que podría ser señal de un problema más serio. Algunos de estos casos incluyen:
- Obstrucción que persiste durante semanas o meses.
- Problemas para dormir o respirar mientras estás acostado.
- Dolor facial intenso o presión constante en la nariz y los senos paranasales.
En estos casos, es importante buscar la evaluación de un profesional, preferiblemente un otorrinolaringólogo, para descartar problemas como una desviación del tabique, pólipos nasales o infecciones crónicas.
Evitar tratamientos y cirugías innecesarias
Antes de correr hacia tratamientos invasivos o cirugías, es fundamental recordar que la mayoría de los problemas nasales se pueden abordar con medidas simples y no agresivas. Algunas recomendaciones clave incluyen:
- Limpieza nasal regular: Usar soluciones salinas para mantener las fosas nasales despejadas es un hábito que tu nariz agradecerá.
- Evitar irritantes: Si fumas, es momento de considerar dejarlo. El humo del tabaco irrita y daña los tejidos nasales.
- Mantener una buena hidratación: Beber agua ayuda a que las mucosas de tu nariz trabajen de manera eficiente.
- Cuidado con los alérgenos: Si eres alérgico al polvo, polen o mascotas, reduce la exposición y mantén tu espacio limpio.
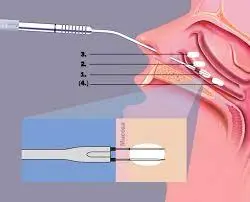
Si estas medidas no son suficientes, los medicamentos como los corticoides nasales o los antihistamínicos pueden ser el siguiente paso. Solo en casos graves o cuando hay una causa estructural importante, se debería considerar la cirugía.
Conclusión: ¡dale un respiro a tu nariz!
La nariz es mucho más que un accesorio facial: es tu filtro natural, trabajando incansablemente para asegurarse de que el aire que respiras sea apto para tus pulmones. Entender su funcionamiento y sus limitaciones te ayudará a evitar alarmarte innecesariamente y, sobre todo, a no precipitarte hacia tratamientos invasivos cuando quizás solo necesites un poco de solución salina o un descanso del polvo.
Recuerda: tu nariz es resistente, pero necesita tus cuidados. Así que, dale amor y paciencia, ¡y ella se encargará del resto!